
生活習慣の土台となる睡眠。しかし、よく眠れているつもりでも質の高い睡眠がとれていないことも。睡眠の質が低下するさまざまな要因のなかに、睡眠時無呼吸症候群(本文内では、以降SASとして紹介)がある。
SASとは、無呼吸状態(10秒以上の呼吸停止)が7時間の睡眠中に30回以上、または1時間に5回以上ある病気のこと。SASのような睡眠に関する疾患は自覚がないまま進行し、日中のパフォーマンス低下や、他の生活習慣病のリスクを高めることがわかっている。
世界的な睡眠医療機器メーカーであるレスメド株式会社の芝滝さんとシディキさんに、SASの現状と早期発見の重要性、セルフケアに関して話を伺った。

芝滝 直也さん
レスメド おはようコーチ
2004年からヘルスケア業界でさまざまな疾患に関わり、マネジメントも経験。チームやメンバーの目標達成のためにも、自身およびチームメンバーの心身が資本と実感し、ダイレクトにユーザーのサポートをするためにレスメドの「おはようコーチ」に。日中の眠気に苦しむビジネスマンや家族のいびきに悩む人など、睡眠に悩むさまざまな人からの相談に寄り添っています。
※「レスメドおはようコーチ」は、睡眠の健康についてのトレーニングを受けた販売・カスタマーサービス担当者です。睡眠の健康、睡眠障害、睡眠の改善に役立つ製品等、睡眠に関する一般的な情報を提供できますが、資格を持つ医療専門家ではないため、医学的なアドバイスを提供することはできません。

シディキ佐衣子さん
コンシューマーマーケティング
SASになりやすい人の傾向と日本の現状
── はじめに、どのような人がSASになりやすい傾向がありますか?
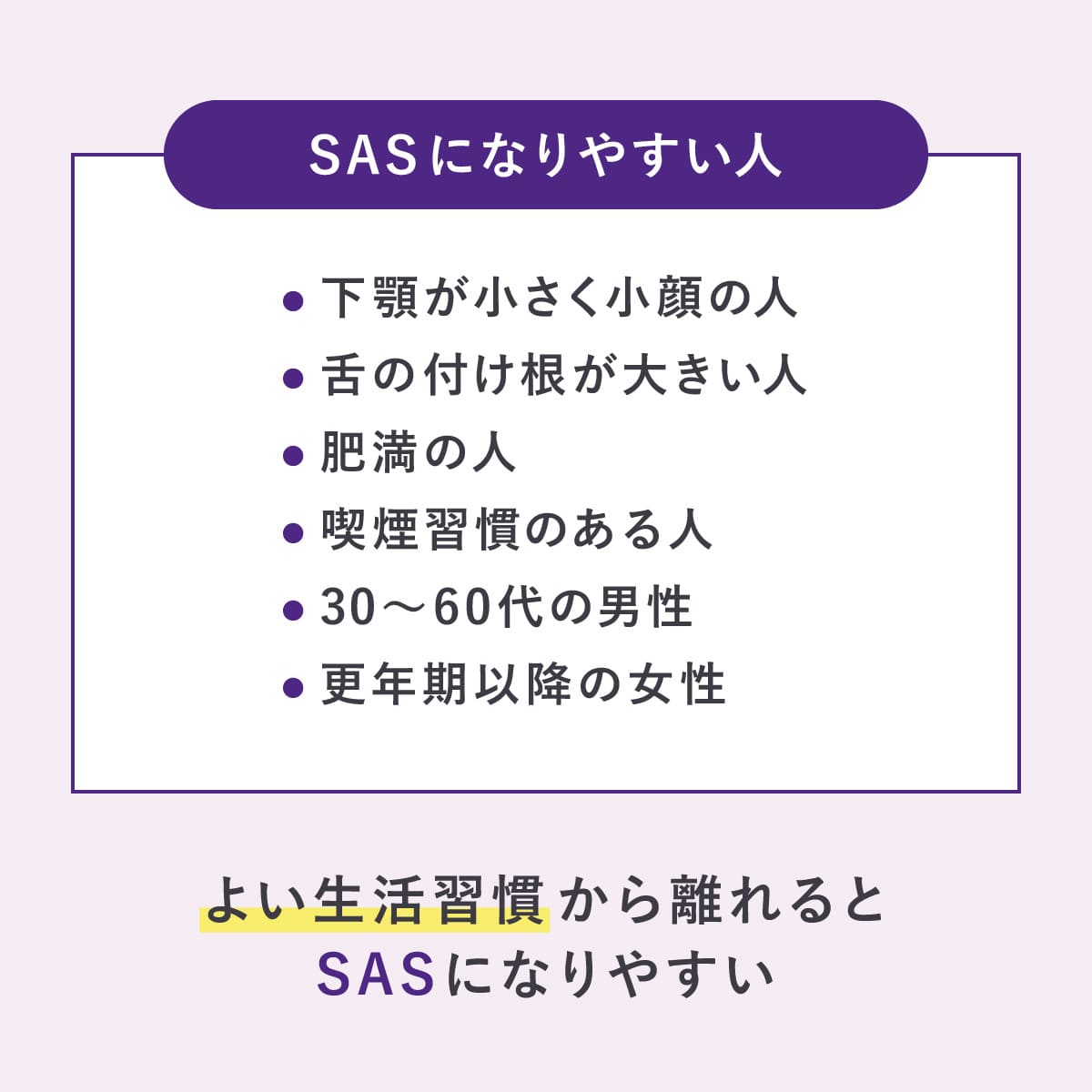
芝滝さん:SASになりやすいのは、下あごが小さく小顔の人や舌の付け根が大きい人など、骨格的な要因で気道が閉塞しやすい人です。また、肥満や喫煙習慣のある人も、発症の因果関係が指摘されています。年代で見た場合、男性は30代から60代、女性は更年期以降に有病率が高くなる傾向にあります。
ただ、SASを発症する理由はバラバラのため、何が原因とは言い切れません。よい生活習慣から離れるとSASになりやすいので、気をつけてほしいですね。
── 日本人特有の睡眠傾向やSASリスクの特徴はありますか?
芝滝さん:当社が13の国と地域に対しておこなった世界睡眠調査2025によると、日本人の睡眠時間は短い傾向にあることが判明しました。回答者全体の平均睡眠時間は7.09時間に対し、日本はもっとも短い6.56時間でした。さらに、日本では睡眠に課題を感じていても、医師に相談しない人が多いのが特徴です。SASの病名自体の知名度はあっても、具体的な症状や治療法などの周辺知識が乏しいようです。
── SASの名前を聞いたことがあっても、詳しい症状や治療法は知りませんでした……。ちなみにSASの患者は、日本にどれくらいいるのでしょうか?
芝滝さん:SASの中等症以上の罹患者は、国内で約943万人と予測されています。しかし、医師に睡眠課題を相談したことがある人は18%、治療率はわずか9%にとどまっているという結果が出ています。(※1、2、3)睡眠に悩む人のお話を聞いていると、仕事や家庭などを優先した結果、睡眠が犠牲になりがちになっているのが問題だと感じています。
── 睡眠の優先順位が低く、治療につながっていないのが問題なんですね。日本で睡眠に悩む人が、医師に相談しないのはなぜでしょうか?
芝滝さん:SASの症状や治療法を知らないことが、大きな原因だと考えています。たとえば、集中力や体力の低下は加齢や寝不足が原因と考える人が多いです。SASを治療することで、集中力や体力の低下も改善する場合もあるでしょう。
シディキさん:「疲労や眠りの浅さは加齢によるものだ」「SASは中年の肥満の男性しかかからない」などの誤解も、受診を遅らせる要因の1つです。しかし実際には、女性も更年期になると有病率が高くなる傾向があります。SASは無自覚のまま睡眠の質を低下させ、高血圧や2型糖尿病などの生活習慣病のリスクを上昇させる慢性疾患です。SASの症状がひどくなり、睡眠時の無呼吸状態が続くと脳に酸素が行き渡らなくなり、脳梗塞になる可能性も高くなります。
啓発が増えることで、有病の方がSASを早い段階で治療し、ほかの病気の併発が起きないことを願っています。
── ちなみに2018年からオンライン診療が始まりましたが、SASの診療も受けられますか?
芝滝さん:はい。コロナ禍以降のオンライン診療の波を受けて、2024年に保険適用が拡大したことで、この仕組みを活用して治療するクリニックが増えています。オンライン診療により、通院ができずSASの治療を諦めていた人が、診断後のフォローアップを受けやすくなり、治療しやすくなっていると思います。
ただし、SASの場合はオンラインで治療を続けるケースでも、一度は医師の対面診療が必要です。場合によっては、病院に1~2泊して検査するケースもあります。
SASの早期発見のコツと治療ステップ
── 治療を早く始めるために、SASの症状を早く発見するためのポイントはありますか?
芝滝さん:まずは、日中の強い眠気や集中力の低下などのご自身の体調の変化が、睡眠に関係しているのではないかと疑ってみることが重要です。アプリなどを使った睡眠のセルフチェックで自分の状態に着目したり、一緒に寝ているベッドパートナーにいびきの有無、音量などを聞いてもらったりすることから始めてほしいです。
当社でも、ご自分の眠りをふり返るアプリがあるので活用してみてほしいです。回答から不調と認識されたら、医師への早期相談を検討してみてください。
── どのような病院を受診すればいいか、悩んでしまう人も多いのかもしれませんね。
芝滝さん:睡眠外来・睡眠クリニックなど「睡眠」に関する治療をおこなっている病院で治療できます。ただ睡眠外来自体は多くない状況です。現在は、耳鼻科や呼吸器内科のクリニックのWebサイトで「睡眠に関する治療の受付を始めました」と公表し、取り扱う病院が増えています。
また、睡眠学会に所属している医師を学会のサイトから検索することも可能です。
── 実際にSASと診断されたら、どのような治療ステップを踏みますか?
芝滝さん:まずは簡易検査からスタートします。必要に応じてPSG(Polysomnography:ポリソムノグラフィー)と呼ばれる精密検査をおこないます。その診断結果とSASの診療ガイドラインにもとづき、主治医が治療法を判断します。おもな治療法には、CPAP(Continuous Positive Airway Pressure:シーパップ)による治療、専門のマウスピースの睡眠時の使用、そして状況によっては外科的手術があります。
状況に応じて治療方法が異なるため、一概にどの治療がおこなわれるとは言い切れません。CPAPとは、睡眠時に空気を送り込むマスクを付けて気道を確保する治療のことです。慢性疾患であるSASの治療では、症状を抑えるためにCPAP治療を継続的におこなう必要があります。自宅に機械を設置して、毎晩使用してもらいます。
睡眠改善の方法は人それぞれ
── 睡眠改善に取り組んできて発見した「よい睡眠習慣」の共通点があれば教えてください。
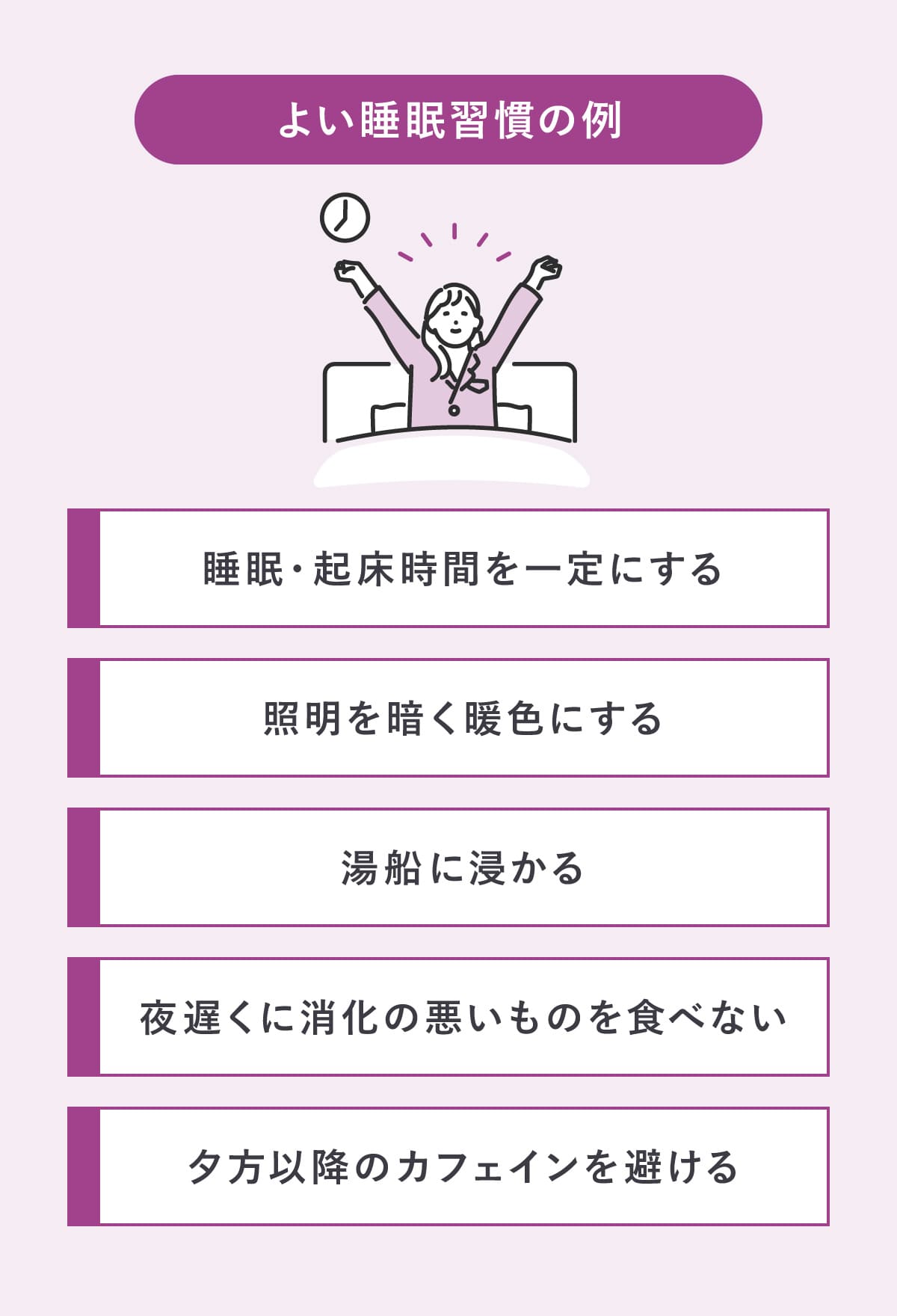
芝滝さん:共通している習慣は、寝る時間と起きる時間を一定にすることです。そのほか、夕方以降のカフェインを避ける、夜遅くに消化の悪いものを食べない、湯船に浸かる、寝室の照明を暗く・暖色にするなどです。睡眠はさまざまな要素が関係しており、「この方法が万人に効く」という魔法のような習慣はありません。人によってどの方法が効果的かは異なるので、いろいろと試してみるのがおすすめです。
── 人によってよい睡眠習慣は異なるんですね。では、どのように睡眠改善をすればいいですか?
芝滝さん:自分にとって何が効果があるのかを知るためにも、「睡眠日誌」をつけることをおすすめします。日誌の媒体は、アプリでもノートでもなんでも構いません。眠りについた・朝目覚めた時間だけでなく、食事や仕事内容、そのタイミング、運動、入浴などの日中の行動習慣を記録してください。「何をしたらどんな睡眠になったのか」を紐付けていくことで、効果的なセルフケアが見えてくると思います。


よりよい睡眠には企業を巻き込んだ取り組みが必要

── 睡眠課題を解決するためには、社会全体でどのような取り組みが必要だと考えていますか?
芝滝さん:健康経営に取り組む企業が増えています。そのなかで、従業員の健康診断に睡眠を取り入れる動きや、産業医との連携を通じて睡眠を考える仕組みをもっと一般的なものにしていきたいですね。
シディキさん:自分では気づきにくく、治療までの道のりが長いSASのような疾患は、個人での解決に限界があるのが事実です。雇用主が関わることで産業医や系列の病院がサポートできれば、治療しやすい環境が整えられます。
── 会社からの指示があれば、通院に対して後ろ向きな人でも治療できそうです。実際に企業と協力してどのような取り組みをしていますか?
芝滝さん:その方法の1つとして、当社は企業と連携したイベントやセミナーを開催し、疾患啓発から治療まで辿り着ける方法を提案しています。先日は、日中の強い眠気に悩む人に対して「ZAKONE x Resmedいびきツアー」をおこないました。いびきツアーでは、SASのリスクの解説や、いびき対策として呼吸法などを医師や専門家がレクチャーしています。ほかにも、さまざまな企業でセミナーをおこなっています。
参考:スリープテックの世界的ブランドResmed(レスメド)、3月14日の世界睡眠デーに合わせていびきや日中の強い眠気に悩む人々を集めた「ZAKONE X Resmed いびきツアー」を開催
── 今後、日本での睡眠支援やSASケアでどのような取り組みに力を入れていきたいですか?
芝滝さん: 早期対策につながることを願い、当社では睡眠セルフチェックなどのツールや、様々な睡眠関連情報を活用した啓発活動を、できれば多くの企業さまと行っていきたいと考えています。
シディキさん:当社が手がけているCPAPもデジタル化が進んでいます。たとえばクラウドでデータを飛ばし、医師が遠隔で治療状況を確認できる体制が整い始めました。デジタル化によって、患者さんの治療継続率の向上に貢献していきたいですね。
睡眠改善でQOLを上げる!

── 睡眠改善は、心身のウェルビーイングにどのようなポジティブな影響を与えていますか?
芝滝さん: 「 世界睡眠調査2025」の結果によると、睡眠改善に取り組んだ人々は、集中力の上昇や体力の回復したと回答しています。また、ストレスマネジメント能力と日中のパフォーマンスの向上などを実感しているとの回答もありました。
睡眠不足だと感じた時に1日寝ればすっきりしたと感じていても、身体的には何日も寝ないと解消できないほどの睡眠負債が溜まっていることもあるんです。睡眠に関しては感覚的なものとその結果が結びついていない場合が多いので、自分の睡眠習慣をしっかり見つめるところから始めてみてください。
ただ、睡眠改善の効果を感じやすいかどうかは人によって異なります。大切なのはすぐに結果が出なくても、睡眠不足を解消できていれば前に進んでいると、前向きに考えることです。
── 最後に、睡眠に悩む人にアドバイスをお願いします!
芝滝さん:睡眠関連の疾病は日々の生活に大きな影響を与え、QOL(生活の質)を低下させてしまいます。そして、発見が遅れると、ほかの生活習慣病を発症するリスクが高まります。まずは手軽にできるアプリで睡眠チェックをおこない、SASを患っている可能性はないかを振り返ってほしいですね。
── 日本の睡眠課題の深刻さと、SASの早期発見・治療の大切さがよくわかりました!個人の取り組みだけでなく、企業や医療機関との連携が睡眠改善のカギになるんですね。本日は素晴らしい話をありがとうございました!
出典:


睡眠時無呼吸が生活におよぼすインパクトや、早めの対応ができなかった後悔を、身内を通じて体験。レスメドでは疾患啓発を担当。
更年期に入った現在、自身の睡眠の質も下がってきたことを実感し、女性にも睡眠の大切さを訴えていきたいと考えています。
HP:https://sleepspot.resmed.jp/sleep-health/sleep-apnea-in-women