
「低血圧」のサインは、朝のだるさや食後の強い眠気など。医学的定義はあるものの低血圧とはどういった病態なのか?を詳しく解説。低血圧の人が避けた方がよい食べ物・食事でのポイント・レシピなど、血管の健康を保つためのヒントを紹介。
この記事の監修者

市原 淳弘さん
東京女子医科大学 高血圧・内分泌内科 教授・基幹分野長
この記事の検証者

吉田 健二さん
Wellulu編集部
健康が気になる人でもできる「ズボラ食事管理法」を知りたい。コンビニ、冷凍食品、外食を味方にしながら、なるべく手間をかけない“ゆる管理”スタイルを求める。
血圧が低いとどうなる?低血圧の原因と症状
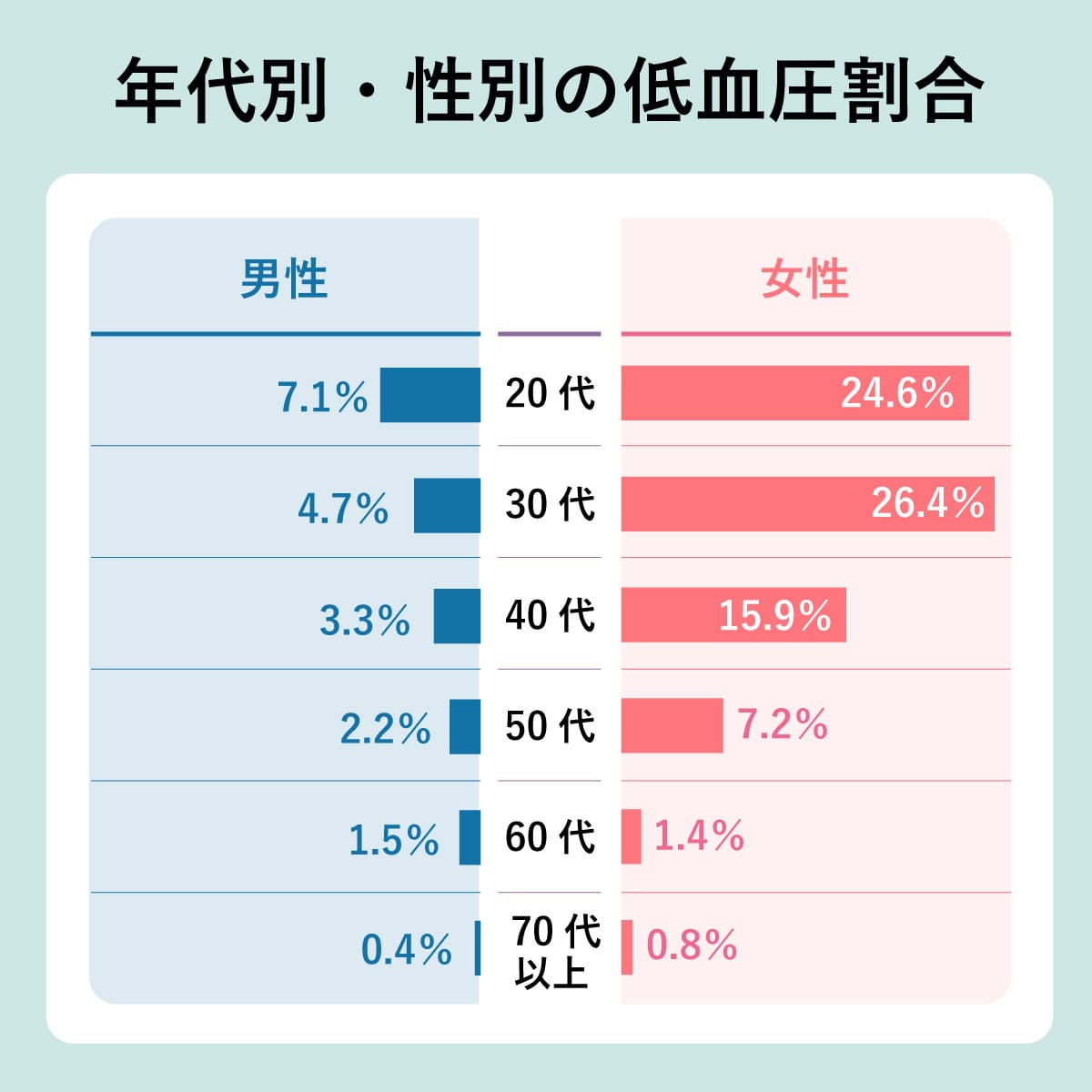
※画像は「令和元年国民健康・栄養調査報告」を元に、収縮期血圧が100mmHg未満の割合(血圧を下げる薬の使用者含む)を示したもの
低血圧は血圧が慢性的に低い状態を指し、医学的定義として以下の数値が基準となっている。
低血圧の医学的定義
| 収縮期血圧(上の血圧) | 100mmHg未満 |
自覚症状が少ない場合もあるが、めまい・倦怠感・集中力の低下など、低血圧が生活に悪影響を及ぼすケースもある。ここでは、原因や代表的な分類・症状について解説する。
- 低血圧の分類・要因・症状
- どこからがやばい?重症度の目安

監修者:市原
「低血圧症」と呼ばれる症状もあります。低血圧は測定値が低いことを指しますが、低血圧症は血管内圧の低下によって血流が減少して身体の末梢まで血液が行き渡らない状態を指します。健康診断で正常値でも、朝から元気がない、日常生活に支障をきたすような症状がある場合は低血圧症の可能性があります。
低血圧の分類と診断基準・要因・症状
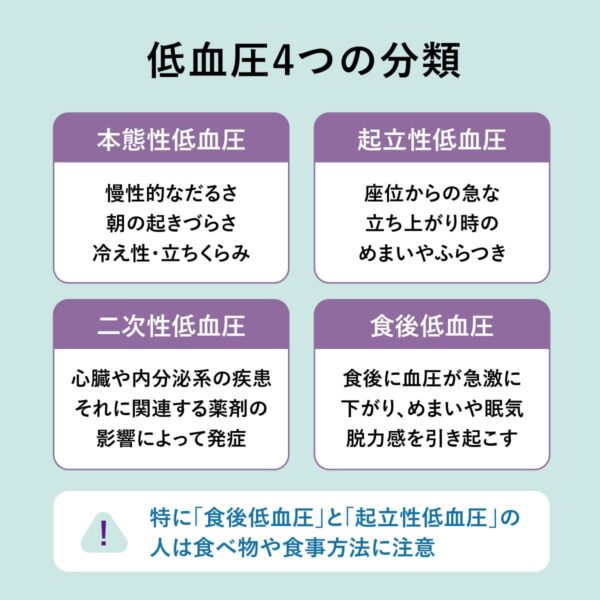
低血圧は体質・生活習慣・疾患・薬剤などの要因が複合的に関与している。現れ方や原因によっていくつかのタイプに分類され、それぞれに特徴的な症状がある。
低血圧の分類・診断基準・要因・症状まとめ
| 分類 | 診断基準 | 要因 | 症状 |
|
本態性低血圧 (ほんたいせいていけつあつ) |
収縮期血圧が100 mmHg未満 心疾患などの原因が除外されている |
体質 |
生まれつき血圧が低い体質によるもので、10〜30代の女性に多い。慢性的なだるさ、朝の起きづらさ、冷え性、立ちくらみなどの症状が現れやすい。 |
|
起立性低血圧 (きりつせいていけつあつ) |
立ち上がり後3分以内に、収縮期血圧が20 mmHg以上低下する。 または拡張期血圧が10 mmHg以上低下する |
生活習慣・副作用 | 座位から急に立ち上がった際に血圧が低下し、めまいやふらつきを感じる。自律神経の調節機能低下、薬剤の影響などが原因となることも。 |
|
二次性低血圧 (にじせいていけつあつ) |
心疾患、内分泌疾患、神経疾患などが存在する 血圧低下と明確に関連した病態や薬剤の副作用がある |
疾患・副作用 | 心臓や内分泌系の疾患、あるいはそれらに関連する薬剤の影響によって発症する。明確な病気が背景にあるため、医療的な介入が必要。 |
|
食後低血圧 (しょくごていけつあつ) |
食後に20 mmHg以上の収縮期血圧が低下する | 生活習慣・体質 | 食後に血圧が急激に下がる。高齢者や自律神経機能が低下している人に多く見られる。食事によって血液が消化管に集中することで、脳への血流が不足し、めまいや眠気、脱力感を引き起こす。 |
「食後低血圧」は誰にでも起こりうる現象で、過食による影響が大きい。そのため、適度な食事量と食事時間の管理が重要となる。

監修者:市原
加齢とともに脳に血流を促す働きが弱くなるため、「起立性低血圧」や「食後低血圧」は高齢者に起こりやすくなります。少数ですが、若年者でも自律神経系がうまく働かない場合に低血圧の症状がでることも。
どこからがやばい?重症度の目安
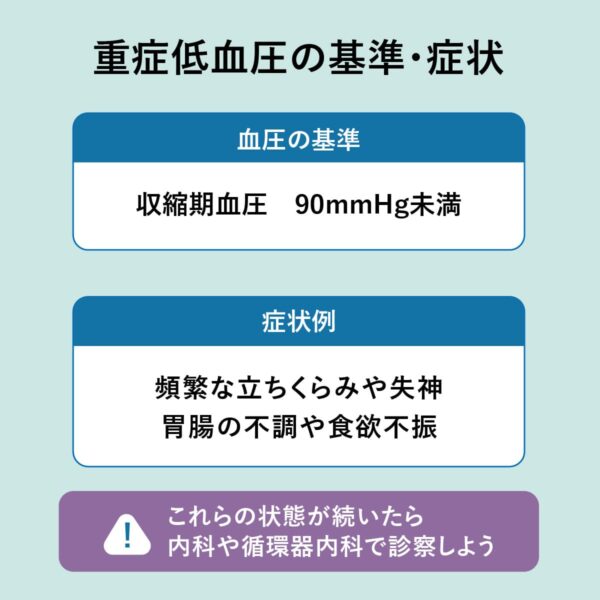
低血圧の数値が基準値より大きく下回る場合や、以下のような状態が続く場合は自己判断せずに医療機関の受診を検討しよう。
以下の症状が見られる場合は医療機関の診断を
- 頻繁な立ちくらみや失神
- 日常生活に支障をきたす強い倦怠感
- 動悸や息切れが繰り返し起こる
- 胃腸の不調や食欲不振が長引いている

監修者:市原
朝起きられない・食後に眠らないと体調が回復しない・仕事中にめまいがするなどの症状がある場合は、専門医への受診も検討してください。低血圧を診断する際の注意点として、測定部位で血圧値が大きく異なる場合があることです。
右腕は最高血圧が120なのに、左腕だと100以下という状態もありえます。健康診断では正常なのに、実際は違ったという患者さんもいらっしゃいます。
低血圧の人が食べてはいけない食べ物・飲み物

結論から言えば、低血圧の人が「絶対に食べてはいけないもの」は存在しない。医師から明確な制限が出されていない限り、どの食品も適量であれば摂取可能。
しかし、以下の食品などは血圧を急激に低下させたり、自律神経の働きを乱す原因となる可能性があるため、摂り方やタイミングに注意する必要がある。
- 糖質の多い食事
- 脂質の多い食事
- アルコール飲料
糖質の多い食事

炭水化物は体にとって重要なエネルギー源。しかし、糖質を多く含む食品を空腹時や短時間で一気に食べると、血糖値が急激に変動し自律神経の働きが乱れることも。
その結果、食後に強い眠気や立ちくらみ、脱力感といった症状が起こりやすくなる。
【特に注意すべきポイント】
- 朝食を抜いた後の白ごはんや菓子パンの一気食い
- 昼食にラーメン+ライスなど、炭水化物同士の組み合わせ
- 甘いジュースや砂糖入りコーヒーとの同時摂取

監修者:市原
炭水化物や糖質の摂取においては、種類より過食が問題です。大量に食事を摂取することで血液が胃腸に集中し、食後低血圧を引き起こすリスクになります。
特に糖尿病や耐糖能異常(たいとうのういじょう)の人は注意が必要です。高血糖により自律神経障害が生じ、二次性低血圧につながる可能性があります。
炭水化物・糖質の多い食品例
| 食品名 | 1食の標準量 | 糖質量(g) |
|---|---|---|
| 白米(茶碗1杯) | 150g | 約55g |
| 食パン(6枚切り) | 1枚 | 約26g |
| 菓子パン(メロンパン) | 1個(100g) | 約55g |
| 焼きそば | 1人前(250g) | 約60g |
| お好み焼き | 1枚(300g) | 約45g |
| カツ丼 | 1人前(700g) | 約100g |
| うどん(かけ) | 1杯(250g) | 約50g |
| 焼きそばパン | 1個(150g) | 約60g |
| グラノーラ+ヨーグルト | 約250g | 約55g |
| ドーナツ(シュガー系) | 1個(60g) | 約30g |
| タピオカミルクティー | 1杯(500ml) | 約65g |
| フライドポテト(Mサイズ) | 約135g | 約40g |
脂質の多い食事

脂質はホルモンや細胞膜の材料として必要不可欠な栄養素だが、摂りすぎると消化に時間がかかり血流が消化器に集中して脳への血流が減少する。
この状態は、低血圧の人にとって食後のふらつきやだるさを引き起こす一因となる。
- 夜遅い時間帯の揚げ物メインの食事(とんかつ定食、唐揚げ丼など)
- ラーメンやピザなどの脂質×炭水化物の組み合わせ

監修者:市原
消化しにくい脂質は、胃への負担が大きく過剰摂取で低血圧症状が起こりやすくなります。揚げ物などの高脂肪食品を摂取する際は、量に注意しましょう。特に低血圧の症状が強い人は、症状が長時間続く可能性があります。
脂質の多い食品例
| 食品名 | 1食の標準量 | 脂質量(g) |
|---|---|---|
| とんかつ(ロース) | 1枚(120g) | 約43g |
| 唐揚げ(中サイズ5個) | 約150g | 約30g |
| ラーメン(とんこつ) | 1杯(スープ込み) | 約35g |
| ピザ(チーズ・サラミ系) | Mサイズ2切れ | 約20g |
| 中華丼・あんかけ系炒め物 | 1人前 | 約20g |
| クリームパスタ(カルボナーラ) | 1皿(300g) | 約30g |
| フライドポテト(Lサイズ) | 約170g | 約22g |
アルコール飲料

アルコールは少量であっても血管を拡張させる作用があるため、血圧低下を引き起こすリスクに。また、アルコールの利尿作用で水分が失われ、血液量の減少・血圧低下につながりやすい。
- 空腹状態での飲酒(血中アルコール濃度が急上昇)
- お酒だけで夕食を済ませる“おつまみ中心の飲み方”
- 就寝直前の飲酒(夜間の血圧低下と重なりリスクが上がる)

監修者:市原
低血圧の人が特に注意すべきなのはアルコールの摂取量です。アルコールを摂取すると血管が拡張し、利尿作用によって血液量も下がります。飲酒後はその反動で血圧が上昇する可能性も。低血圧だけでなく、高血圧の人もアルコールの摂取量には注意してください。
お酒のアルコール量と糖質量一覧
| 飲料名 | 1杯の目安量 | アルコール量(g) | 糖質(g) |
|---|---|---|---|
| ビール(中ジョッキ) | 約500ml | 約20g | 約15g |
| 日本酒(1合) | 約180ml | 約22g | 約10g |
| 焼酎(グラス1杯・25度) | 約90ml | 約18g | ほぼ0g |
| ワイン(グラス1杯) | 約120ml | 約12g | 約2〜5g |
| チューハイ(缶) | 350ml | 約14g | 約20g |
低血圧の人が食事で注意すべきポイント

低血圧は食事内容だけでなく、食事の摂り方や環境によっても大きく左右される。ここでは、低血圧の人が避けたい5つのポイントについて紹介。
- 栄養バランスが偏っている
- 水分補給が少ない
- 大食い・バク食いをする
- 食事時間がバラバラ
- 高温多湿の環境下での食事
栄養バランスが偏っている

偏った食生活は血圧をより不安定にさせるリスクがある。
特に「糖質中心の食事」「たんぱく質不足」「ビタミン・ミネラルの欠乏」は、血液の循環や自律神経の働きを乱し、慢性的な疲労感や立ちくらみを引き起こしやすくなる。

監修者:市原
栄養バランスの偏りは、高血圧と低血圧の両方に共通する問題です。血圧を一定に保つためには、血液量が増えた時には血管が広がり、減った時には血管が収縮する「血管の柔軟性」が必要です。血管の柔軟性を高める栄養素として、一酸化窒素(NOガス)の産生に関わる成分(アルギニン・硝酸塩<しょうさんえん>など)が注目されています。
また、NOガスを産生する血管内皮細胞は女性ホルモンによって健康が保たれているため、植物性の女性ホルモン様物質(※)も重要です。
※イソフラボンなど、体内で女性ホルモン(エストロゲン)に似た働きをする物質
アルギニン・硝酸塩・植物性の女性ホルモン様物質を含む食材例
| 成分 | 含まれる食品例 |
|---|---|
| アルギニン | ピーナッツ、アーモンド、鶏むね肉、豚ロース、エビ、イカ、納豆、ごま、かぼちゃなど |
| 硝酸塩 | ほうれん草、レタス、キャベツ、セロリ、春菊、小松菜など |
| 植物性の女性ホルモン様物質(イソフラボン) | 豆腐、納豆、豆乳、味噌など |
水分補給が少ない
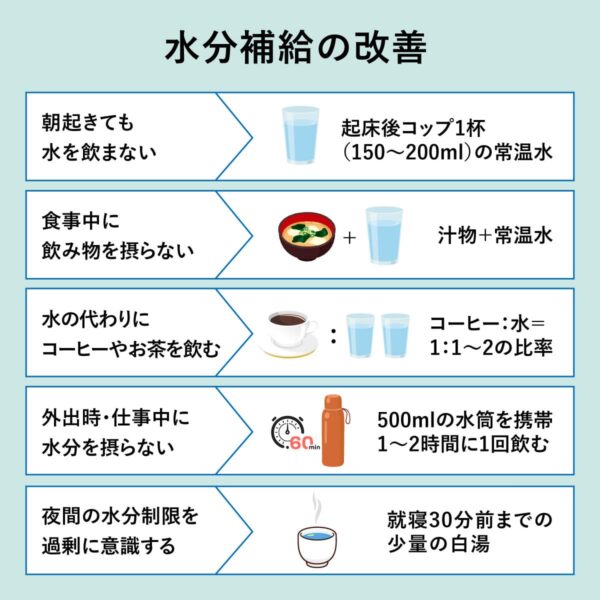
低血圧の人にとって、水分不足は最も見落とされやすく、かつ影響が大きい要因のひとつ。体内の水分が不足すると血液量が減り、血圧の維持が難しくなる。
特に夏場や運動後、長時間のデスクワーク時などは自覚がないまま水分が失われ、慢性的な低水分状態(かくれ脱水)になっているケースも少なくない。

監修者:市原
水分補給と共に塩分をしっかり摂取することもポイントです。塩分(ナトリウム)には血液のボリュームを増やし、血圧を上げる働きがあります。
特に味噌汁など、塩分を含んだ水分としておすすめです。ソーセージやかまぼこなどの加工食品からも塩分を摂取できます。
水分補給が少ない食習慣と改善案
| NG例 | 血圧への影響 | 改善案 |
|---|---|---|
| 朝起きても水を飲まない | 睡眠中の発汗で、体内は軽度の脱水状態 | 起床後にコップ1杯(150〜200ml)の常温水をゆっくり飲む |
| 食事中に飲み物を摂らない | 食事からの水分補給がないと血液量が低下 | 食事中に汁物(味噌汁・スープ)を取り入れる |
| 水の代わりにコーヒーやお茶ばかり飲む | カフェインの利尿作用により体外に水分が排出 | 水もセットで補給する(1:1〜2の比率) |
| 外出時・仕事中に水分を摂らない | 口渇がなくても体内の水分は徐々に減少 | 1〜2時間に1回飲む習慣をつける |
大食い・バク食いをする
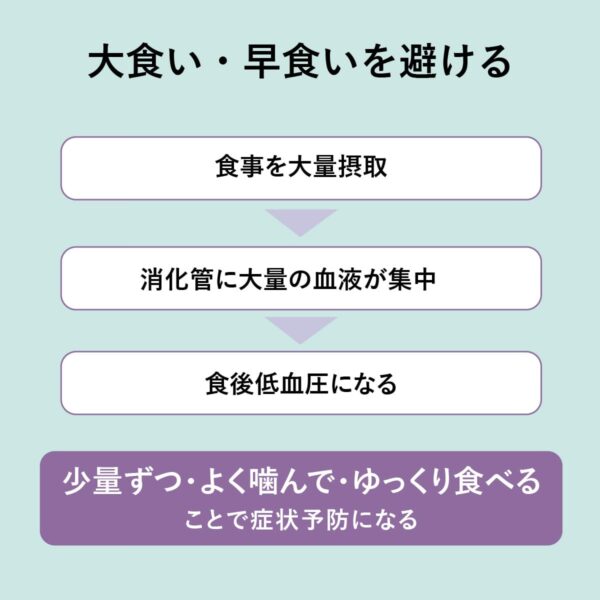
食事の摂り方によって、血圧の変動は大きく左右される。食事を多く摂ると消化器官に大量の血液が集中するため、脳への血流が一時的に減少し、食後低血圧と呼ばれる状態に。

監修者:市原
特に高齢者やもともと血圧が低い方は、一度に多く食べる習慣を避けるべきです。「少量ずつ・よく噛んで・ゆっくり食べる」ことが症状予防につながります。
大食いや食後の横になる習慣と改善案
| NG例 | 血圧への影響 | 改善案 |
|---|---|---|
| ご飯・おかずを一気に詰め込むように食べる | 血液が消化管に集中し、脳の血流が減少 | 食事は20分以上かけてよく噛んで食べる |
| 揚げ物・丼ものなどを早食いで完食 | 高脂肪食+早食いにより、消化負担が大きくなる | こってり系は量を控えめに、軽い副菜を添える |
食事時間がバラバラ
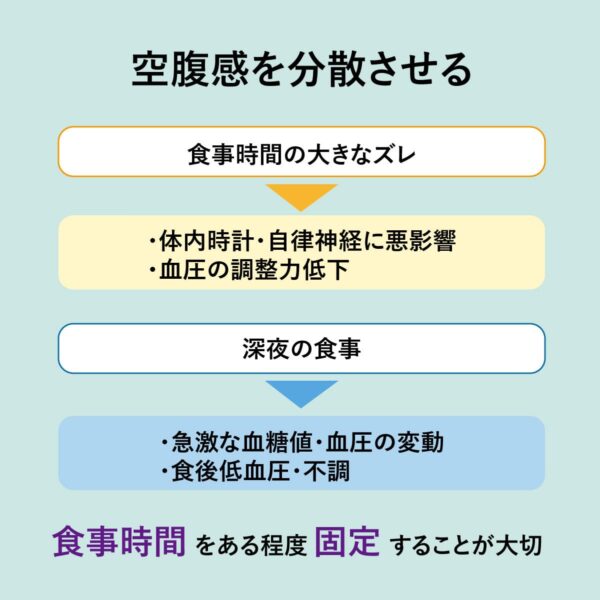
食べるタイミングも重要な要素。朝食を抜いたり昼食や夕食の時間が大きくズレると、体内時計(概日リズム)や自律神経に悪影響を及ぼし血圧の調節力を低下させる。
また、深夜の食事習慣は、急激な血糖値・血圧の変動を招き、食後低血圧や不調の原因に。

監修者:市原
朝は9時頃まで、昼は遅くても2時頃までなど、食事時間をある程度固定することが大切です。塩分(ナトリウム)を保持するコルチゾール(副腎皮質ホルモン)は、夜中に少なくなり朝に多くなる特性があります。
体内時計が乱れると、このコルチゾール分泌の日内変動が乱れます。朝に分泌されるべきコルチゾールが出ないことで、起床が困難になることも。
食事時間が不規則な習慣と改善案
| NG例 | 血圧への影響 | 改善案 |
|---|---|---|
| 朝食をほとんど食べない | 低血糖・低血圧状態が午前中まで続く | バナナ+ヨーグルトなど、軽めの食事から |
| 昼食を15時以降に食べる | 空腹時間が長くなると、血糖・血圧が大きく変動 | 昼が遅くなる日は午前中に軽食を |
| 22時以降に高脂肪・高糖質メニューを食べる | 就寝前の高カロリー摂取で夜間の血圧低下が強まる | 夜遅い日は消化の良い低脂肪食に切り替える |
| 1日2食生活/昼と夜のみの食事習慣 | 空腹時間が長く、食後の血糖・血圧スパイクが激しくなる | 朝に軽食を追加し、1日3食リズムを定着させる |
高温多湿の環境下での食事
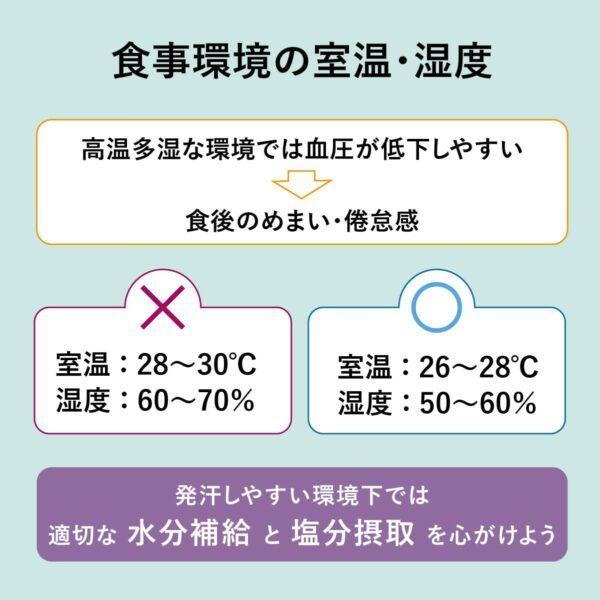
高温多湿な環境では体温調節のために皮膚表面の血管が拡張しやすく、血圧は平常時よりも低下しやすい。この状態で食事を摂取すると、脳の血流が不足し、食後のめまい・倦怠感などにつながる。

監修者:市原
高温多湿などの発汗しやすい環境だと、脱水状態が起こりやすくなります。
その結果、血管内の血液ボリュームが減少し低血圧が悪化してしまうことも。このような環境下では、適切な水分補給と塩分摂取を心がけましょう。
高温多湿な状況下のNG食習慣と改善案
| NG例 | 血圧への影響 | 改善案 |
|---|---|---|
| エアコンのない部屋での昼食・夕食 | 暑さで血管拡張。食後に血圧が急降下する | 室温26〜28℃・湿度50〜60%を目安に |
| 運動後や入浴後すぐの食事 | 水分・塩分が失われたまま食事をすると、血圧が十分に保てない | 運動や入浴後はまず水と塩分を補給 |
低血圧の人向けのおすすめ食品

低血圧の人は、日々の食生活の中で血圧をサポートする栄養素を意識的に取り入れることが大切。ここではとくに摂取したい栄養素と低血圧の改善に即効性のある食べ物について紹介。
- たんぱく質の多い食品
- ミネラルを含む食品
- リコピン・ポリフェノールを含む食品
- 鉄分を含む食品
- イソフラボンを含む食品
- アルギニン・硝酸塩を含む食

監修者:市原
基本的な栄養バランス(タンパク質、食物繊維など)に加えて、抗酸化物質(リコピン、ポリフェノール)を意識的に摂取することで、血管の健康維持と低血圧改善が期待できる。
たんぱく質の多い食品
たんぱく質の多い食品例
| 食品名 | 目安量(1食) | たんぱく質量(g) |
| 鶏むね肉(皮なし) | 約100g(1/2枚) | 約22g |
| 豚ヒレ肉 | 約80g | 約20g |
| 鮭の切り身 | 約1切れ(80g) | 約18g |
| 卵(全卵) | 1個(約50g) | 約6.2g |
| 枝豆 | 約80g | 約12g |
| 木綿豆腐 | 1/2丁(150g) | 約10g |
| 牛乳 | 1杯(200ml) | 約6.8g |
| ギリシャヨーグルト | 1個(100g) | 約9g |
| ツナ水煮缶 | 1缶(70g) | 約14g |
- たんぱく質は血圧を維持するための基盤を支える
- 1日あたりの目安は体重1kgあたり1.0〜1.2g(体重50kgの人で50〜60g)

監修者:市原
たんぱく質は体内機能を支える栄養素です。特に朝食を抜きがちな人、ダイエット中の人は、意識的に摂取することで体調が安定しやすくなります。動物性・植物性をバランスよく組み合わせることも大切です。
ナトリウムを含む食品
ナトリウムの多い食品例
| 食品名 | 目安量(1食) | ナトリウム量(mg) |
| 醤油 | 大さじ1(18g) | 約870mg |
| 味噌 | 大さじ1(18g) | 約720mg |
| 漬物(たくあん) | 3切れ(30g) | 約600mg |
| 梅干し | 1個(10g) | 約870mg |
| ハム | 2枚(40g) | 約500mg |
- ナトリウムは体内の水分バランスを保ち、血圧維持に欠かせない栄養素
- 不足すると血圧が下がり、立ちくらみやめまいの原因に
- 摂りすぎは高血圧のリスクになるため、不足しない程度に摂摂取する

監修者:市原
「減塩=健康」と思い込んで極端に塩分を控える人もいますが、低血圧の人にとってはむしろ症状を悪化させる可能性があります。出汁・発酵食品・自然塩などを使い、「おいしく適塩」を意識しましょう。
リコピン・ポリフェノールを含む食品
リコピン・ポリフェノールの多い食品例
| 食品名 | 目安量(1食) | リコピン・ポリフェノール量(mg) |
| トマト | 中1個(150g) |
リコピン 約4.5mg |
| トマトジュース | コップ1杯(200ml) |
リコピン 約15mg |
| スイカ | 1切れ(200g) |
リコピン 約6mg |
| 赤パプリカ | 1個(120g) |
リコピン 約2.5mg |
| 赤ワイン | グラス1杯(120ml) |
ポリフェノール 約200mg |
| 緑茶 | 1杯(200ml) |
カテキン 約200mg |
| ダークチョコレート(カカオ70%) | 25g(板チョコ約1/4枚) |
フラバノール 約200mg |
| りんご | 中1個(200g) |
ポリフェノール 約200mg |
- リコピンやポリフェノールは血管内皮細胞を守る抗酸化物質
- 日常的に摂取することで血流改善や低血圧対策につながる

監修者:市原
血管のしなやかさを保つNOガス(一酸化窒素)は数秒で消えてしまうため、常に出し続ける必要があります。NOガスを破壊する過酸化物質に対抗する抗酸化物質として、リコピンやポリフェノールなどは大切な栄養素です。
鉄分を含む食品
鉄分の多い食品例
| 食品名 | 目安量(1食) | 鉄分量(mg) |
| 豚レバー | 50g | 約6.5mg |
| 鶏レバー | 50g | 約5.6mg |
| 牛もも肉 | 100g | 約2.7mg |
| しじみ | 100g | 約8.3mg |
| あさり | 100g | 約3.8mg |
| 煮干し | 15g | 約1.2mg |
| ほうれん草 |
100g |
約0.9mg |
| 小松菜 | 100g | 約2.1mg |
- 鉄分は酸素を運ぶヘモグロビンの材料
- 不足すると貧血症状・だるさ・立ちくらみが出やすい

監修者:市原
鉄分も過酸化物質の分解をサポートする働きがあるため、低血圧改善に役立ちます。低血圧と貧血は別の症状ですが、特に鉄欠乏性貧血(貧血の大きな要因)の場合は積極的に摂取しましょう。
イソフラボンを含む食品
イソフラボンの多い食品例
| 食品名 | 目安量(1食) | イソフラボン量(mg) |
| 豆乳 | コップ1杯(200ml) | 約50mg |
| 納豆 | 1パック(40g) | 約35mg |
| 豆腐(木綿) | 1/2丁(150g) | 約35mg |
| 豆腐(絹ごし) | 1/2丁(150g) | 約25mg |
| 味噌 | 大さじ1(18g) | 約7mg |
| 油揚げ | 1枚(30g) | 約15mg |
| きな粉 | 大さじ1(6g) | 約15mg |
| 大豆(水煮) | 50g | 約25mg |
- イソフラボンは 女性ホルモン(エストロゲン)に似た作用を持つ
- 血管内皮細胞は女性ホルモンによって健康が保たれている

監修者:市原
イソフラボン(植物性の女性ホルモン様物質)は、血管の拡張・収縮の調節をサポートする「血管内皮細胞」の健康を支える重要な成分です。血管機能の維持に関わってきますので、低血圧の人に限らず血管の健康を保つ上でも意識的に摂取しましょう。
アルギニン・硝酸塩を含む食品
アルギニン・硝酸塩の多い食品例
| 食品名 | 目安量(1食) | アルギニン・硝酸塩量(mg) |
| 鶏むね肉 | 約100g |
アルギニン 約1,500mg |
| マグロ(赤身) | 約100g |
アルギニン 約1,200mg |
| 大豆(水煮) | 50g |
アルギニン 約500mg |
| ピーナッツ | 30g(約25粒) |
アルギニン 約900mg |
| くるみ | 30g(約10粒) |
アルギニン 約650mg |
| ほうれん草 | 100g |
硝酸塩 約250mg |
| レタス | 100g |
硝酸塩 約100mg |
| ビーツ | 100g |
硝酸塩 約110mg |
| 春菊 | 100g |
硝酸塩 約120mg |
- アルギニンと硝酸塩は血管を広げる一酸化窒素(NO)の生成をサポートする
- 血管の柔軟性が低下すると、立ちくらみ・めまい・冷えといった症状が起こりやすい

監修者:市原
アルギニンは血管を広げる「一酸化窒素(NOガス)」の産生に関わるアミノ酸です。血管の柔軟性が劣ってくると血圧の調整がうまく働かず、全身に十分な血流が行き渡らず、起立性低血圧・慢性的な冷え・集中力の低下などが生じやすくなります。
即効性のある低血圧にいい食べ物はある?

低血圧の症状がひどい場合、医療機関では足を上げて横になり生理食塩水の点滴を打ちます。同じ治療を家庭ですることはできませんが、自分でできる対処法として以下の方法などがある。
- 頭の位置を低くして横になり、重力を利用して脳への血流を促進する
- 経口補水液(※)などでナトリウム(塩分)を補給する
※オーエスワンなどの経口補水液は体液と同じ浸透圧に調整されているため、水や塩分の吸収が早い
しかし、中・長期的な視点で症状を改善していくことが大切。たんぱく質・リコピン・イソフラボン・硝酸塩などを意識しながら、食事管理していこう。

監修者:市原
若い人の低血圧では、食事制限によるたんぱく質不足がよく見られます。女性の場合はむくみを恐れて塩分を避ける傾向もありますが、極端な減塩は避けましょう。
症状がひどい場合は、医療機関でしっかり治療するようにしてください。
低血圧の人向けのおすすめレシピ
- ほうれん草とトマトのたまごスープ
- 納豆卵ごはん
ほうれん草とトマトのたまごスープ

| エネルギー | 約118.7kcal |
| 食材 |
ほうれん草…約60g トマト…1/2個(約80g) 卵…1個 和風だし(顆粒)…小さじ1/2 白ごま(お好み)…小さじ1/2 水…250ml |
| 調理時間 | 約15分 |
| 食材の購入場所 | コンビニやスーパー |
| 費用目安 | 約139円 |
| タンパク質※P | 8.5g |
| 脂質※F | 6.8g |
| 炭水化物※C | 6.3g |
| PFCバランス(※1) | 28.4%(P):50.7%(F):20.9%(C) |
※1:PFCバランスは1食ごとに完璧を目指す必要はなく、1日や数日単位で整っていればOK(レシピはあくまで一例として)。
- 鉄分・硝酸塩を含むほうれん草をつかったレシピ
- 抗酸化作用のあるリコピンをトマトで摂取
- 温かいスープで体を内側から温め血流改善に
レシピ
 |
1.ほうれん草はざく切り、トマトは一口大に切る |
 |
2.鍋に水・だしを入れて火にかける |
 |
3.沸騰したらほうれん草とトマトを加える |
 |
4.溶き卵を回し入れて、卵がふんわり固まるまで火を通す(好みで白ごまを加える) |

検証者:吉田
ほうれん草とトマトの彩りが良く、見た目から食欲をそそられるスープでした。卵を加えることでまろやかさが増し、朝食や夜食にも取り入れやすいと感じました。体がポカポカして、寒い時期の低血圧対策にもちょうどよさそう。

監修者:市原
トマトは加熱することでリコピンの吸収が向上するため、温かいスープに入れて摂取するのは効果的です。ミネストローネなどトマトを使ったスープなどもおすすめです。
納豆卵ごはん

| エネルギー | 約495kcal |
| 食材 |
ご飯…180g 納豆…1パック キムチ…50g 温泉卵(または生卵)…1個 |
| 調理時間 | 約3分 |
| 食材の購入場所 | コンビニ |
| 費用目安 | 約130円 |
| タンパク質※P | 21g |
| 脂質※F | 12g |
| 炭水化物※C | 78g |
| PFCバランス(※1) | 17%(P):21%(F):62%(C) |
※1:PFCバランスは1食ごとに完璧を目指す必要はなく、1日や数日単位で整っていればOK(レシピはあくまで一例として)。
- 血管の拡張・収縮をサポートするイソフラボンを摂取
- 血管の材料となるたんぱく質を卵から摂取
- 調理不要で、混ぜてご飯にのせるだけの時短メニュー
レシピ
 |
1.豆をかき混ぜ、ご飯にのせる |
 |
2.キムチ、温泉卵をのせる |

検証者:吉田
手早く作れるのに満足感があり、特に忙しい朝に便利でした。納豆とキムチの発酵食品の組み合わせで旨味が強く、ご飯が進みます。卵をのせることでまろやかさも加わり、食べやすさと栄養面の両方を実感できました。

監修者:市原
納豆でイソフラボンを摂取しながら、卵でたんぱく質を補給できます。一緒に味噌汁を飲むなどして、塩分も摂取するのもおすすめです。
低血圧を改善する生活習慣のポイント

低血圧改善の基本は、栄養バランスを整えること。その他に気を付ける点として、極端な食事制限ダイエット・運動不足を避けることが大切。
低血圧に悪い生活習慣例
| 食事制限ダイエット | 極端なダイエットや食事制限はタンパク質不足を招く。タンパク質不足が続くと、血圧を調整するホルモン「コルチゾール」を必要な場所に届けることができないため、さらに低血圧に。 |
| 運動不足 | 有酸素運動などで血流を増やすことで、内皮細胞が活性化されNOガスの産生が促進し血管が健康に。運動不足では、その逆が起きてしまう。 |

監修者:市原
低血圧を改善する生活習慣として、規則正しい食生活を保つ・運動習慣を身につけるだけでなく、睡眠リズムを整えることも大切です。また、食事管理で脂質の摂取量を控えることも大切ですが、脂質は細胞膜やホルモンを作る材料になるため極端な脂質制限にも注意してください。
低血圧に関するQ&A
トマトジュースは低血圧に効果的?
A:効果は期待できるが、継続的に摂取することが大切

監修者:市原
トマトジュースは継続摂取により、血管の柔軟性改善に貢献します。低血圧の人は塩分摂取も重要のため、有塩のトマトジュースの方が適している可能性があります。
カフェインレス飲料は低血圧対策になる?
A:カフェインレス飲料を選ぶのはおすすめ

監修者:市原
カフェインには利尿作用があるため、摂取量が多いと体液量が減少して低血圧を悪化させる可能性があります。そのため、普段はカフェインレス飲料を選択することが適切。
貧血と低血圧の違いは?
A:どちらもめまいなどの症状はあるが、別の病態

監修者:市原
貧血と低血圧は全く別の病態です。貧血は赤血球の数が少ない・赤血球の濃度が薄い状態で、血圧とは関係ありません。低血圧は血管の内側にかかる圧力が少ない状態を指しています。
低血圧はサプリメントで改善できる?
A:間接的には期待できるが、日頃の食事管理が最も大切

監修者:市原
血管の柔軟性を高めたり、血管を強化に関係する成分を含むサプリメントはありますが、根本的な改善を目指すのであれば、食事管理や運動習慣を見つめなおすことが大切です。普段の生活習慣を改善しながら、補助的にサプリメントを摂取しましょう。









東京女子医科大学において「高血圧・内分泌内科」の初代教授・基幹分野長を務める。高血圧を“ただ管理する疾患”としてではなく、内分泌疾患の一つと位置づけ「管理から治療へ」という新しい医療モデルの実践を推進している。
【受賞歴】
米国Tulane大学リサーチフェロー最優秀研究賞
J Walter Libby賞
若手研究奨励賞(米大陸高血圧学会)
Hypertension Research Novartis Award(日本高血圧学会)
Renin Academy Award(国際高血圧学会)
慶應医学賞医学研究奨励賞